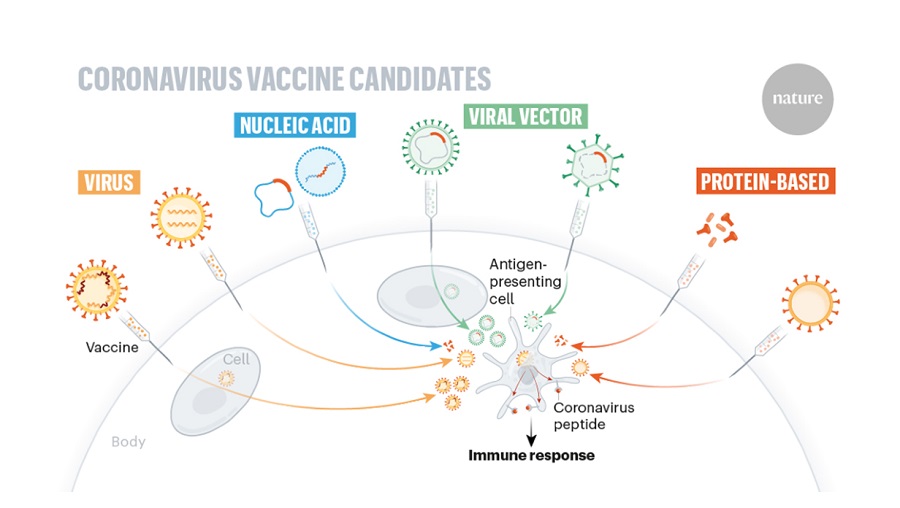
Які типи вакцин відомі проти коронавірусу
Вірусні вакцини
Вакцини, що містять живий ослаблений (атенуйований) вірус, схожі з вакциною проти кору, краснухи та епідемічного паротиту. Ослаблення вірусу здійснюється за допомогою пасажів в культурі клітин тварин або людини до тих пір, поки вірус не матиме мутації, які знижують його патогенність. Вакцина має високу імуногенність, але існують ризики для імуноскомпрометованих осіб.
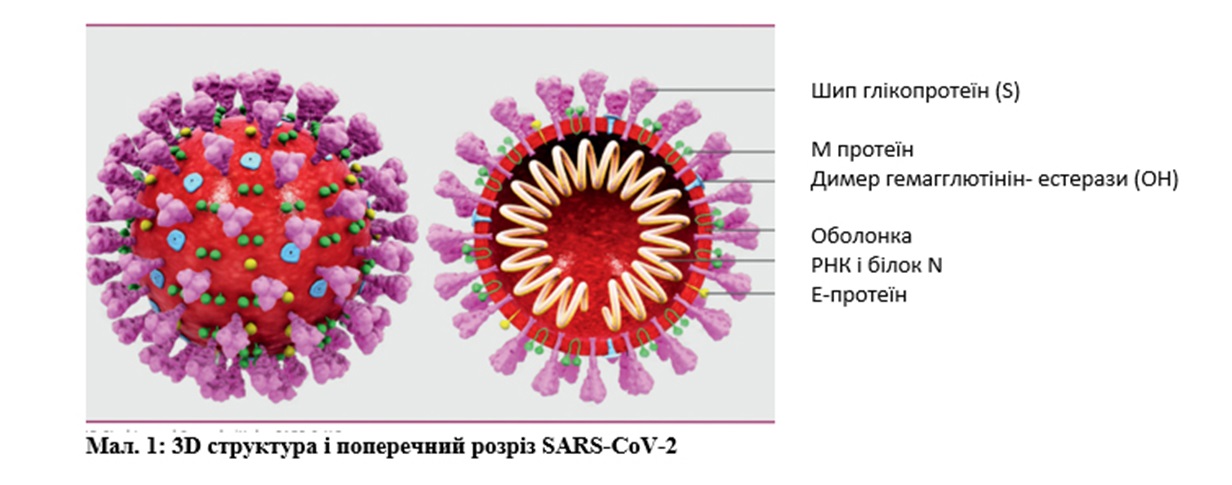
Вакцини, що містять інактивований (вбитий) вірус, схожі на інактивовану вакцину проти поліомієліту. Така вакцини виробляється компанією Sinovac. У цих вакцинах вірус втрачає свою інфекційну здатність внаслідок впливу хімічних речовин, таких як формальдегід, або при дії тепла. Однак для виготовлення таких вакцин початково потрібні великі кількості живого вірусу. Вакцини з інактивованим вірусом безпечні для імуноскомпрометованих осіб.
Білкові вакцини
Білкові субодиничні вакцини подібні за складом до вакцини проти гепатиту В. Основною білковою субодиницею вірусу є шиповидний білок вірусу або його частина - «рецептор-зв'язуючий домен». Аналогічні вакцини були розроблені проти вірусу, що викликає SARS, забезпечували захист від інфекції у мавп, але на людях ці вакцини не випробовувалися. Для забезпечення їх ефективності може знадобитися включення ад'ювантів в складі вакцин, а також введення декількох доз вакцин.
Вакцина, що містить вірусоподібні частинки, схожа на вакцину проти папіломавірусу людини. Порожні вірусні оболонки імітують структуру коронавіруса, але не можуть заражати, оскільки в них відсутній генетичний матеріал. На сьогодні кілька дослідницьких груп займаються розробкою вакцин на основі вірусоподібних частинок (VLP - Virus-Like Particles). Вакцини здатні викликати потужну імунну відповідь, але їх виробництво може бути складним.
Вакцини на основі нуклеїнових кислот
Нуклеїнова кислота проникає в клітини людини, які потім виробляють копії вірусного білка; більшість з таких вакцин кодують шиповидний білок вірусу. РНК-вмісні вакцини безпечні і прості в виробництві: для їх виробництва потрібно лише отримання генетичного матеріалу, а не вірус.
Векторні вакцини
Вірусний вектор, що реплікується (наприклад, атенуйований вірус кору). Нещодавно ліцензована вакцина проти лихоманки Ебола є прикладом векторної вакцини. Вакцина «реплікується» в клітині. Зазвичай безпечні і індукують сильну імунну відповідь. Однак наявність імунітету до вірусу-вектору, може знизити ефективність вакцини.
Вірусний вектор, що НЕ реплікується (наприклад, аденовірус)
Жодна з зареєстрованих раніше вакцин не була заснована на цій технології, але застосування вірусного вектора давно використовується в генній терапії. Для індукування довготривалого імунітету можуть знадобитися бустерні дози.
Основні властивості вакцини: імуногенність, ефективність, безпека.
Імуногенність вакцини - це здатність вакцини утворювати гуморальний (визначені рівні антитіл у відсотках) та/або клітинно-опосередкований імунітет. Цей показник за даними клінічних досліджень має бути більше 90% (крім вакцин для профілактики грипу); для комбінованих вакцин кожен з компонентів повинен відповідати цьому показнику.
Efficacy (укр.: ефективність вакцини) – визначається як % зменшення в частоті випадків хвороби в групі вакцинованих у порівнянні з групою невакцинованих при оптимальних умовах (чи працює вакцина в ідеальних умовах)
Епідеміологічна ефективність вакцини (effectiveness) - зниження кількості випадків захворювання інфекційної хвороби після вакцинації порівняно до кількості випадків захворювання до вакцинації.
Ефективність вакцини визначає прямий і непрямий захист (тобто захист не вакцинованих людей вакцинованими). Ефективність вакцинації залежить від рівня охоплення щепленнями, кореляції вакцинного штаму і штаму, що циркулює, дотримання умов «холодового ланцюга».
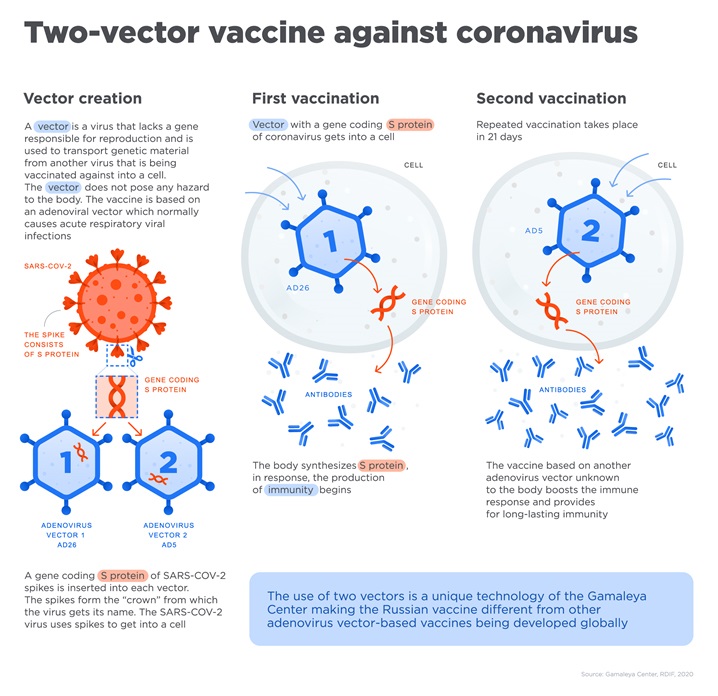
Як працює вакцина ChАdOx-1 компанії AstraZeneca?
Ця вакцина є вірусною векторною вакциною. Сам вірус SARS-CoV-2 не використовується у виробництві цього виду вакцин.
Вакцина використовує нешкідливий модифікований аденовірус у якості носія генетичного матеріалу вірусу SARS-CoV-2. Генетичний матеріал - це сегмент ДНК SARS-CoV-2, який кодує специфічний шипуватий білок вірусу SARS-CoV-2. Вірус, що доставляє ген, відомий як вірусний вектор. У цій вакцині вірусним вектором є ослаблений аденовірус шимпанзе. Аденовірус був модифікований таким чином, що він не може розмножуватися в клітинах людини і, отже, не може викликати жодної хвороби. Після того, як він передав генетичний код шипуватого білка SARS-CoV-2, аденовірус руйнується організмом.
Після введення вакцини вірусний вектор проникає в наші клітини в місці ін’єкції і доставляє генетичний матеріал SARS-CoV-2. В клітині спочатку утворюється мРНК шипуватого білка вірусу SARS-CoV-2, а потім на матриці мРНК продукується шипуватий білок SARS-CoV-2. Потім вироблений білок розпізнається клітинами імунної системи і формується імунна відповідь на цей антиген. При стимуляції імунної системи продукуються специфічні антитіла до шипуватого білка SARS-CoV-2 та утворюються клітини памяті, не викликаючи хвороби. Завдяки формуванню імунної памяті ваша імунна система в майбутньому буде готова швидко боротися SARS-CoV-2 та запобігти захворюванню на COVID-19. Ця імунна пам’ять накопичується у вашому організмі після прийому двох доз вакцини.
Згодом організм знищує вірусний вектор вакцини. Після того, як він передав генетичний код білка-шипа SARS-CoV-2, аденовірус руйнується організмом.
Це нова технологія, наскільки безпечна вакцина ChАdOx-1 компанії AstraZeneca?
Ця технологія здається новою, але основана на даних багаторічних досліджень. Вірусні векторні вакцини були розроблені та схвалені для профілактики лихоманки Ебола після багаторічних клінічних випробувань у людей з успішними результатами та відсутністю проблем з безпекою. Дослідницька група Оксфордського університету вже працювала над готовністю до пандемії, використовуючи цю технологію вакцин для боротьби нові захворювання. Як тільки генетична послідовність SARS-CoV-2 стала відомою, технологія була швидко адаптована для націлювання на новий вірус.
Дані клінічних випробувань були ретельно оцінені і вакцина визнана безпечною для використання. Дані клінічних випробувань були опубліковані в журналі The Lancet. Найпоширенішими побічними ефектами, які спостерігали реципієнти вакцини проти COVID-19, були біль у місці ін'єкції, втома, болі в м'язах, відчуття лихоманки та головний біль, які зникали протягом кількох днів. Опубліковані дані відстежували учасників протягом двох-шести місяців після вакцинації без жодних проблем з безпекою, а моніторинг безпеки всіх учасників випробувань триватиме протягом 12 місяців. MHRA також буде проводити незалежний моніторинг безпеки після випуску вакцини.
Наскільки ефективна вакцина ChАdOx-1 компанії AstraZeneca?
У початкових клінічних випробуваннях брали участь майже 11 700 осіб. Серед осіб, які отримали вакцину проти COVID-19, 88% були у віці від 18 до 55 років, 12% - старше 55 років. Випробування показало, що через 14 днів після другої дози вакцина була на 62% ефективною у запобіганні захворюванню людей на COVID-19. Важливо те, що ніхто з осіб, хто отримав вакцину, не захворів на важку хворобу COVID-19; вакцина запобігає найтяжчим випадкам COVID-19.
Зараз проведено подальші дослідження. Нещодавно Public Health Scotland опублікував результати, які показують, що через 28-35 днів після прийому першої дози цієї вакцини рівень госпіталізації знизився на 94%.
Аналіз даних останніх клінічних досліджень демонструє ефективність вакцини після першої дози - 76% (59,3% - 85,9%) з 22 по 90 день, рівень антитіл зберігається протягом цього періоду з мінімальним зниженням. Ефективність вакцини є значно вищою і становить 81,3% після двох доз вакцини, введених з інтервалом 12 тижнів або довше.



